Pele oleosa

A principal causa da pele oleosa é o aumento da produção da glândula sebácea, que existe em quase todas as partes do corpo, principalmente no couro cabeludo e na face. Essa produção aumentada desencadeia alguns sinais, como pele brilhosa, presença de acne e até caspa no couro cabeludo.
A pele oleosa também pode ser um sintoma de uma doença nos ovários, a síndrome do ovário policístico, que é acompanhada de outros sinais, como acne, aumento de pelos pelo corpo e obesidade. Essa relação acontece pelo estímulo hormonal ovariano que aumenta a produção de sebo pela glândula sebácea.
Diagnóstico: pode ser feito por um dermatologista ou então por uma equipe multidisciplinar, ou seja, pelo ginecologista ou pelo endocrinologista. Tudo vai depender de quais outros sinais estão associados ao quadro.
Tratamento: é necessário para reduzir a produção da glândula sebácea, por meio do uso de produtos de uso tópico, como peróxido de benzoila ou ácido retinoico, associado ao uso de um anticoncepcional, que serve para tratar a causa hormonal.
Pele descamada

A descamação da pele é um sinal clínico de algumas doenças dermatológicas, como psoríase, dermatite seborreica e pitiriase rósea. Cada descamação tem uma característica específica e única para cada doença e assinala um sinal de que está em atividade.
Um sinal característico da psoríase é a descamação de coloração prateada sobre uma pele vermelha. E significa um sinal de quadro ativo e inflamatório que deve ser tratado. O diagnóstico é feito por um dermatologista, por meio do exame físico clínico e, se necessário, é indicada a realização de uma biópsia para auxiliar.
Tratamentos: existem vários tratamentos, mas depende da causa da descamação. No caso da psoríase, se for uma situação leve, o uso de creme com corticoide ou imunomoduladores tópicos já é suficiente, mas como é uma doença crônica e recidivante, a manutenção é essencial. Todas as doenças citadas são tratáveis, porém nenhuma tem cura. É necessário o acompanhamento mensal com um dermatologista para evitar novas crises. Existem fatores que podem desencadear o caso mais ativo, como aumento de colesterol, traumas na pele e excesso ou pouca exposição ao sol.
Pele seca

Nos dias mais frios e secos do ano, é comum a queixa de pele seca. Isso acontece por vários fatores, como por exemplo:
- Água muito quente durante o banho;- Uso de roupas em excesso para controle da temperatura;
- Diminuição da ingestão de água;
- Falta do uso de hidratante.
Todos esses fatores desencadeiam a pele mais seca, facilitando o aumento da coceira e, consequentemente, o surgimento de possíveis problemas de pele.
Como prevenir: a melhor maneira de evitar o problema é reduzir o número de banhos a apenas um ao dia, usar sabonete apenas nas partes íntimas, evitar o uso de bucha de banho, diminuir a temperatura da água e ainda usar hidratante sempre após o banho.
Existem vários tipos de hidratantes disponíveis no mercado. O ativo mais recomendado para hidratar a pele é aquele que apresente em sua formulação a ureia, ceramidas, óleos essenciais e ainda deve-se optar pelo veículo do tipo creme e evitar a loção nessa época do ano, que não hidrata tanto quanto o creme. Além disso, a ingestão de água é essencial para manter a pele hidratada.
Caspa

A dermatite seborreica, chamada popularmente de caspa, é uma desordem inflamatória crônica, que atinge as glândulas sebáceas. Pode estar presente no couro cabeludo, na face e na região do tórax anterior.
Suas causas são diversas, como: genética, hormonal e uso excessivo de cremes muito oleosos, que causam um aumento na produção dessas glândulas. É necessário evitar o ato de traumatizar a região atingida para não gerar uma infecção por bactéria de forma secundária.
Tratamento: deve ser feito com a aplicação de xampu com ativos adequados, como antifúngicos, diariamente para controlar o quadro. Porém, se essa higiene for feita com xampus sem ativos pode piorar o quadro, pois o excesso de higiene sem tratamento facilita a estimulação da glândula sebácea piorando a seborreia.
Como prevenir:- Lave os cabelos com água mais fria;
- Use um xampu indicado pelo seu médico, que contenha ativos como cetoconazol ou outro antifúngico;
- Deixe o xampu agindo no couro cabeludo por no mínimo cinco minutos antes de enxaguar;
- Evite o uso de creme condicionador no couro cabeludo diretamente, apenas no comprimento do fio;
- Realize a higiene dos fios em dias intercalados.
Calvície feminina

Existem várias causas para a queda de cabelo nas mulheres. A principal causa é desencadeada pela deficiência de ferro, ou seja, pela anemia. Isso acontece quando a mulher não consegue obter a quantidade de ferro ideal por meio da alimentação.
Outra causa é a hormonal e pode estar associada com outros sintomas, como acne, obesidade, irregularidade menstrual e aumento de pelos pelo corpo. A característica hereditária da calvície não é tão presente nem comum nas mulheres.
A frequência de alopecia androgenética, que é a denominação para a etiologia genética na mulher é menos comum. Mas, ela pode se apresentar em qualquer fase da vida, como após a primeira menstruação, já que a mulher entra na fase hormonal e fica sujeita a apresentar essa queixa. Porém, é mais comum após os 30 anos de idade.
Existem alguns tipos de queda de cabelo que podem estar associados a doenças autoimunes, como lúpus eritematoso sistêmico e líquen plano. Por isso, a avaliação de um especialista em dermatologia é essencial. O diagnóstico precoce é fundamental.
Tratamentos: dependem da causa da queda de cabelo. Existem várias opções, como regulação hormonal (Anticoncepcionais adequados), complexo vitamínico com vitaminas necessárias e outros compostos de uso oral que fortalecem e revitalizam o couro cabeludo e a haste capilar. Além de intradermoterapia capilar (que é aplicação semanal de uma mescla de ativos no couro cabeludo), LED (luz emissão diodo, que estimula o folículo piloso) e ainda o transplante capilar.
Todos esses tratamentos devem ser muito bem indicados por um especialista em dermatologia, e na maioria dos casos a associação de vários tratamentos ajuda na satisfação do resultado.
Herpes

O vírus que causa a herpes tem uma característica inoportuna: costuma aparecer de novo, o que é chamado de recidiva. Por esse motivo, quem tem herpes está sujeito a apresentar vários episódios da doença durante a vida.
Como prevenir: para evitar que isso aconteça, é preciso ficar longe dos fatores que podem desencadear uma crise, como sol em excesso e trauma no local. O contágio acontece quando existe o contato direto com a lesão de herpes, que é mais comum nos lábios. Uma vez que teve o contato, o vírus será guardado no ramo do nervo da região acometida e quando existir o fator desencadeante, a lesão na boca surge
A primeira infecção herpética é normalmente mais grave e maior que as outras, e se o tratamento for feito adequadamente, o vírus pode não vir a se manifestar novamente. Qualquer pessoa está sujeita a se contaminar pelo vírus do herpes.
Tratamento: o principal é o uso de antivirais, como o aciclovir, o penciclovir ou o valaciclovir de forma oral, na dose diferente para cada tipo de medicamento. Isso evita o surgimento mais precoce de um novo quadro de herpes.O uso tópico da pomada ou creme de aciclovir é indicado apenas para o quadro que está com sinais aparecendo, e não com a lesão estabelecida. Existem também outros tratamentos que podem ser feitos quando o paciente apresenta mais de seis episódios no ano.
Rosácea
Bastante confundida com a acne, a rosácea pode afetar a autoestima, já que acomete principalmente uma região bastante exposta: o rosto. Ela é uma doença inflamatória crônica, que na face ela apresenta-se clinicamente com aspecto rosado da região malar bilateral. Esse tom rosado é apenas no nível clínico mais baixo. Porém, com a piora do quadro, pode apresentar uma série de complicações. A rosácea em um nível mais elevado apresenta-se com lesões inflamadas e bem avermelhadas.
Embora não haja conhecimento da sua origem, existem vários fatores que podem causar o agravamento do quadro, como por exemplo, calor ou frio em excesso, estresse, uso de alguns cosméticos e ainda a exposição ao sol. Por isso, recomenda que a pessoa evite o sol e sempre teste um produto no corpo antes de aplicá-lo diretamente na face. A alimentação também merece cuidado. A soma desses cuidados com um tratamento médico adequado evita que a doença avance e chegue a um nível maior de inflamação.
Diagnóstico: é clínico, feito através do exame dermatológico. Eventualmente, a biópsia é requerida para estabelecer um diagnóstico diferencial com outras patologias semelhantes.
Tratamento: é feito topicamente, com a aplicação de fórmulas à base de substâncias como metronidazol, ácido azeláico, nicotinamida, e mais recentemente, tacrolimus e pimecrolimus, imunomoduladores que bloqueiam a resposta inflamatória da pele. Já existem, ainda, tratamentos com luz intensa pulsada. No entanto, qualquer forma de diminuir os sintomas deve ser autorizada por um especialista. Em último caso, pode ser indicada uma cirurgia.
Teste de Contato Alérgico
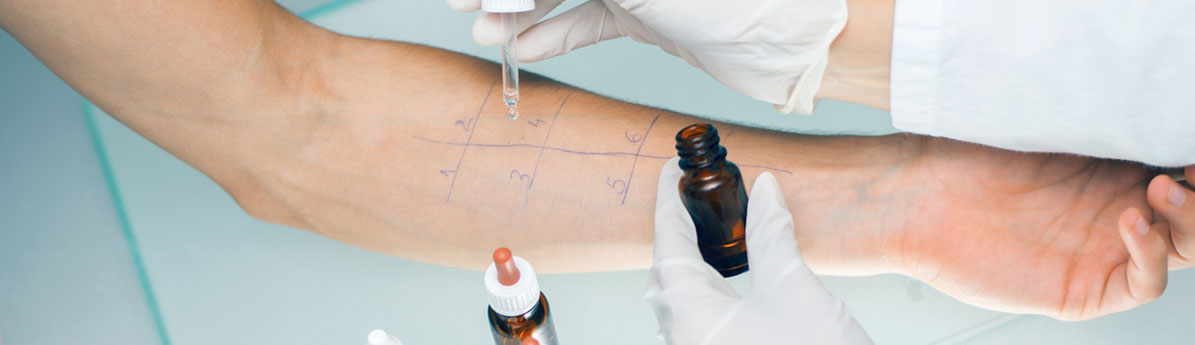
O teste de contato alérgico ajuda no diagnóstico de diversas alergias cutâneas (dermatites), que na maioria dos casos correspondem as de contato. O teste é simples, indolor e rápido. São colocados alguns adesivos na pele com mais de 30 substâncias diferentes.
Após 48 horas, o médico fará uma avaliação para analisar quais componentes desencadearam irritação na pele. Com isso, o diagnóstico é feito de maneira mais precisa e eficaz.
Também é útil para aconselhar o paciente a evitar contato com os alérgenos, o que previne os quadros de dermatite.
Acne

O controle de acne é recomendado não só por razões estéticas, mas também para preservar a saúde da pele, da mente e prevenir cicatrizes que espinhas podem deixar.
Como prevenir: é necessário ter uma higiene adequada da pele com um sabonete ou produto de limpeza indicado por um dermatologista. A limpeza excessiva pode causar irritação, portanto, é necessário ter cuidado..
Tratamento: pode variar de acordo com gravidade e localização. Podem ser usados cremes, géis, sabonetes e antibióticos para tratar a acne. Mas se já tiver cicatrizes também é possível corrigi-las com alguns procedimentos, como preenchimento, dermoabrasão e peelings.
Psoríase
A psoríase é uma doença inflamatória crônica da pele, que atinge de 1 a 3% da população mundial. É um problema médico desafiador, além de afetar a qualidade de vida dos pacientes. É importante ressaltar que a psoríase não é contagiosa. Quanto mais cedo for feito o diagnóstico por um médico dermatologista, melhor será o controle da doença.
Fatores de risco: a causa ainda é desconhecida da medicina, porém está ligada ao sistema imunológico, meio ambiente e tem uma característica genética, ou seja, pessoas de uma mesma família têm de 30 a 40% mais chance de desenvolver a psoríase. Estresse, obesidade, tempo frio, álcool e cigarro são importantes fatores de risco para o desenvolvimento da psoríase.
Acredita-se que células de defesa do organismo ataquem a pele das pessoas com psoríase, aumentando a produção das células da pele, levando à descamação excessiva. Com isso, as células mortas não são eliminadas corretamente, formando manchas espessas e escamosas na pele.
Sintomas: cada paciente apresenta um quadro da doença, mas, em geral, os sintomas mais comuns são manchas avermelhadas com escamas secas e esbranquiçadas, pele ressecada e rachada, coceira, queimação, dor, unhas grossas, inchaço e rigidez nas articulações.

